Was verursacht Parodontitis und wie behandelt man sie?
die Haupt-Punkte
- Parodontitis ist das fortgeschrittene Stadium von Zahnfleischentzündung. Es wird durch eine erhöhte Ansammlung von Mundbakterien unterhalb des Zahnfleischrandes verursacht, die eine schwere Infektion verursachen.
- Chronische Parodontitis kann die Zahnfleischstrukturen schwer schädigen und zum vollständigen Zahnverlust führen.
- Der beste Weg, um das Auftreten einer Parodontitis zu verhindern, ist die richtige tägliche Mundhygiene.
- Bestimmte Ernährungsumstellungen können auch dazu beitragen, die Schwere und das Fortschreiten der Parodontitis zu verringern.
- Rauchen kann Sie anfälliger für Parodontitis machen, abgesehen davon, dass es Ihre allgemeine Gesundheit beeinträchtigt.
- kann empfehlen dein Zahnarzt Mundhygienikerin mit spezifischen chirurgischen Eingriffen zur Korrektur schwerer und irreversibler Zahnfleischschäden.
- Parodontitis bezieht sich auf eine Gruppe von entzündlichen Erkrankungen, die das Zahnfleisch, die Zahnbänder und den darunter liegenden Alveolarknochen im Mund schädigen, was zu einer Schwächung der Zahnhaltestruktur führt.
Laut der American Academy of Periodontology gibt es vier verschiedene Stadien der Parodontitis:
- Parodontitis im Stadium I (leichte Erkrankung)
- Zweites Stadium der Parodontitis (leichte Erkrankung)
- Drittes Stadium der Parodontitis (schwere Erkrankung)
- Parodontitis im Stadium IV (eine sehr schwere Erkrankung)
Die Ausbreitung der Parodontitis
Parodontitis (Pyorrhea) ist weltweit eine der häufigsten Gesundheitsbeschwerden. Dieser Zustand betrifft hauptsächlich die erwachsene Bevölkerung, und sein Risiko steigt mit dem Alter.
Werfen Sie einen Bericht von Zentren für die Kontrolle und Prävention von Krankheiten (CDC) Licht auf die Prävalenz der prävalenten Parodontitis bei amerikanischen Erwachsenen.
Bei etwa 47.2 % oder 64.7 Millionen amerikanischen Erwachsenen im Alter von 30 Jahren oder älter wird irgendeine Form von Gingivitis diagnostiziert.
Bei älteren Erwachsenen über 70.1 Jahren steigt die Prävalenz der Gingivitis auf 65 %.
Formen (Arten) der Parodontitis
Es gibt viele Formen der Gingivitis. Zu den häufigsten gehören die folgenden:
- Chronische Parodontitis: Dies ist die häufigste Form der Gingivitis. Sie kann in jedem Alter auftreten, betrifft aber vor allem Erwachsene.
Eine Person mit langfristiger Gingivitis hat eine langfristige Entzündung im Zahnfleischgewebe, das die Zähne an Ort und Stelle hält.
Wenn die Parodontalbakterien weiter wachsen, breitet sich die Infektion allmählich auf die Zahnwurzel (Zement), den Alveolarknochen und die Parodontalbänder aus, die den Zement mit dem darunter liegenden Knochen verbinden.
Dieser Zustand ist durch einen allmählichen Rückzug des Zahnfleisches gekennzeichnet, was zur Bildung von Räumen zwischen Zahn und Zahnfleisch führt.
Mit fortschreitender Erkrankung wird die Verbindung zwischen Zahn und Zahnfleisch schwächer, was schließlich zum vollständigen Zahnverlust führen kann.
Im Gegensatz zu einer aggressiven Gingivitis, die plötzlich und schnell auftritt, verläuft der Schaden durch eine chronische Gingivitis eher langsam und kann mit der richtigen und rechtzeitigen Behandlung rückgängig gemacht werden.
- Aggressive Parodontitis: Wie der Name schon sagt, ist die aggressive Parodontitis durch den rasch einsetzenden Knochenabbau und den Verlust der Zahnbefestigung gekennzeichnet.
Diese Art von Gingivitis betrifft normalerweise junge, gesunde, systemisch junge Erwachsene, kann aber auch bei älteren Erwachsenen auftreten.
Diese Art der Parodontitis kann innerhalb kurzer Zeit erhebliche Schäden an den Zahnbändern und der Stützung des Alveolarknochens verursachen und ist daher gefährlicher.
- Nekrotisierende Parodontitis: Nekrose ist definiert als das Absterben von Körpergewebe, das durch eine mangelnde Blutversorgung verursacht wird.
Daher ist eine nekrotisierende Parodontitis durch das Absterben von Zahnfleischgewebe, Parodontalbändern und Stützknochen gekennzeichnet, wenn sie nicht genügend Blut erhalten.
Die Nekrose des parodontalen Gewebes bereitet die Bühne für eine schwere Infektion. Diese Art von Gingivitis tritt normalerweise bei Menschen mit einem geschwächten Immunsystem auf.
Was verursacht Parodontitis?
Parodontitis wird hauptsächlich verursacht durch Plaquebildung und Zahnstein auf den Zahnoberflächen.
Plaque ist eine dünne, klebrige Schicht aus Mundbakterien und Zucker, die sich auf den Zahnoberflächen und den Weichteilen der Mundschleimhaut bildet. Mundhygiene oder unzureichende Mundhygiene ist in erster Linie für die Bildung von bakteriellem Plaque verantwortlich.
Wenn Sie Ihre Zähne nicht ausreichend putzen, bleibt der weiche Biofilm intakt und sammelt nach und nach mineralische Ablagerungen aus Speichel und Zahnfleischflüssigkeit (GCF). Denn Mineralien sammeln sich im Laufe der Zeit, um Plaque zu verhärten.
Es ist für verhärtete Plaque und Zahnstein und Zahndecken indiziert und ist viel schwieriger zu entfernen. Die Ansammlung von Zahnstein auf dem Zahn fördert aufgrund seiner rauen Textur eine stärkere Anhaftung von Plaque (die Bakterien enthält).
Lässt man das Wachstum der oralen Bakterien zu, wird eine Entzündungsreaktion ausgelöst. Die Entzündungsreaktion führt zu einer Verschlechterung des Bindegewebes und des Alveolarknochens, die die Zähne verankern.
Dadurch wird der Zahnfleischrand von den Zähnen weg verstopft und die Zahnlücke (Gingivataschen) vergrößert, was ein klinisches Zeichen einer Parodontitis ist.
Symptome einer Parodontitis
Parodontitis wird im fortgeschrittenen Stadium meist von folgenden Symptomen begleitet:
- geschwollenes Zahnfleisch
- Zahnfleischrückgang, der Ihre Zähne ungewöhnlich lang aussehen lässt
- rotes Zahnfleisch
- Das Auftreten von Taschen zwischen den Zähnen
- schlechter Atem
- Zahnfleischbluten
- Eiter zwischen Zähnen und Zahnfleisch
- Zähne verlieren
- Schmerzen beim Kauen
- Erhöhte Empfindlichkeit der Zähne und Zahnschmerzen
- Veränderungen in der Art und Weise, wie Ihre Zähne beim Beißen zusammenpassen
- Passungsänderungen von Teilprothesen
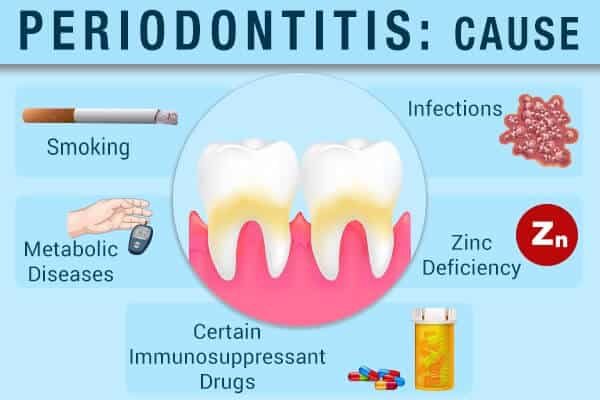
Risikofaktoren
Folgende Faktoren können Sie anfälliger für Parodontitis machen:
- DNA
- Schlechte oder unzureichende Mundhygiene
- Tabakkonsum
- Virus- und Hefeinfektionen
- Hormonelle Schwankungen bei Frauen während der Menstruation und Schwangerschaft
- Unzureichend oder unterernährt
- Schlechte Zahnimplantate
- Schiefe Zähne, die schwer zu reinigen sind
- trockener Mund
- Mögliche Immunschwäche durch bestimmte systemische Erkrankungen wie Diabetes, rheumatoide Arthritis, Osteoporose u.a. oder die Einnahme von Immunsuppressiva
- Langzeitdiabetes
- Bestimmte Medikamente wie Steroide, orale Kontrazeptiva, Chemotherapeutika sowie bestimmte Arten von Antiepileptika und Kalziumkanalblockern
Diagnose von Parodontitis
Die Diagnose einer Parodontitis beginnt mit einer gründlichen Untersuchung der Mundhöhle, um den Zustand des Zahnfleisches und der darunter liegenden Knochenstrukturen zu beurteilen.
Der Zahnarzt oder die Mundhygienikerin misst mit einer Sonde die Abstände zwischen Zahn und Zahnfleisch. Dies wird ihm helfen, das Ausmaß des Schadens zu bestimmen und die Behandlung entsprechend fortzusetzen.
Der Zahnarzt kann auch eine Zahnröntgenaufnahme anordnen, um die Zerstörung oder den Verlust des Alveolarknochens zu beurteilen.
Die medizinische Behandlung
Die meisten Fälle von Parodontitis werden mit einer vielschichtigen Behandlungsstrategie behandelt, die in der Regel eine antibiotische Medikation in Kombination mit einer professionellen Zahnreinigung umfasst. Wenn diese nicht-invasiven Maßnahmen nicht zum gewünschten Ergebnis führen, muss der Zahnarzt möglicherweise eine Operation durchführen, um die Zahnfleischschädigung zu beheben.
pharmazeutisch
Die routinemäßig bei Parodontitis verordnete medikamentöse Therapie umfasst eine Kombination aus:
- Antibiotika Oral, wie Penicillin, um das Bakterienwachstum zu reduzieren
- topisches Gel Enthält Doxycyclin oder Füllstofffasern in Zahnfleischtaschen, um Bakterien nach und nach abzutöten
- Medizinische Mundspülungen die ein antimikrobielles Mittel namens Chlorhexidin enthalten, um die Mundhöhle gründlich zu spülen und die Ausbreitung der Infektion zu kontrollieren
Nicht-chirurgische Behandlung
Die Behandlung der Parodontitis wird normalerweise in Verbindung mit einigen nicht-chirurgischen klinischen Verfahren verschrieben, die darauf abzielen, Plaque und Zahnsteinablagerungen zu entfernen von:
- Zahnoberflächen über dem Zahnfleisch
- Zahnoberflächen unter dem Zahnfleisch (einschließlich der Wurzeln)
Die konventionelle Parodontitisbehandlung umfasst in der Regel:
- MessungUnter Messung versteht man die präzise Entfernung aller Verfärbungen, Zahnstein und Verfärbungen auf den Zähnen sowie unterhalb des Zahnfleischrandes durch einen Zahnarzt oder Dentalhygieniker. Der Zahnarzt/Dentalhygieniker kann einen Ultraschall-Scaler, Handwerkzeuge oder eine Kombination aus beidem verwenden.
- Planung: Die Wurzelplanung ist ein Heilverfahren, bei dem der Zahnarzt/Dentalhygieniker Plaque und Zahnstein von den Wurzeloberflächen der Zähne entfernt, um eine gute Lage für die Heilung des Stützgewebes der Zähne zu schaffen.
Der Prozess beginnt in der Regel mit der Betäubung (Anästhesie) des Behandlungsbereichs mit einem Lokalanästhetikum und anschließendem Glätten der Wurzeloberfläche, damit Ihr Zahnfleisch wieder an Ihre Zähne anwachsen kann.
Dieses Verfahren wird normalerweise mit Handwerkzeugen (Würfeln) und einem Ultraschall-Scaler durchgeführt. Es wurde entwickelt, um infizierte Zahnstrukturen zu entfernen - Plaque- oder Dentinstücke, die mit Schleim, Zahnstein oder diesen Arten von bakteriellen Toxinen kontaminiert wurden.
Das Glätten von rauen Stellen ermöglicht eine saubere Oberfläche, um ein neues dentales Attachment zu bilden. Nach dem Eingriff werden Sie wahrscheinlich ein gewisses Maß an Unbehagen verspüren, das jedoch im Allgemeinen innerhalb weniger Tage verschwindet.
- PolierenDas Polieren der Zähne ist ein weiteres zahnärztliches Verfahren, das nicht nur einem ästhetischen Zweck dient, sondern auch zur Vorbeugung von Munderkrankungen beitragen kann, da es eine glatte Oberfläche bietet, die das Anhaften von Plaque und Zahnstein verhindert.
Im Gegensatz zur Zahnsteinentfernung ist das Zahnpolieren eine schmerzfreie Methode zum Glätten und Reinigen der äußeren Zahnoberflächen. Das Polieren wird normalerweise in Verbindung mit dem Scaling und dem Root Hobeln durchgeführt.
Chirurgische Behandlung
Eine nicht-chirurgische anfängliche parodontale Behandlung kann bei der Behandlung eines sehr schlimmen Falles von erkrankten Zahnfleischtaschen erfolglos sein.
In solch schweren Fällen von Gingivitis, wenn die bakterielle Infektion tief in das Zahnfleisch eingedrungen ist, wird der Zahnarzt wahrscheinlich eine der folgenden Operationen empfehlen.
- Zahnfleischentfernung: Eine gingivale Exzision ist ein chirurgischer Eingriff, bei dem ein Parodontologe oder Kieferchirurg infiziertes Zahnfleischgewebe entfernt und die operierte Stelle vorübergehend mit einer Paste bedeckt, um das Zahnfleisch während der Heilung zu schützen.
Nach der Operation wird im Allgemeinen empfohlen, sich weich zu ernähren und heiße Getränke zu vermeiden, um die Paste an Ort und Stelle zu halten und möglichen Zahnfleischverletzungen vorzubeugen.
- Parodontologie: Die chirurgische Entfernung von erkrankten Parodontaltaschen während der Zahnfleischentfernung kann den Zahnfleischrand verformen, was eine chirurgische Neuformung des Zahnfleischgewebes um die Zähne erforderlich macht.
Dieses Verfahren wird als Parodontalchirurgie bezeichnet und wird normalerweise durchgeführt, um strukturelle Anomalien im Zahnfleischrand zu korrigieren, damit es natürlich erscheint.
- Zahnfleischtransplantation: Manchmal breitet sich die Infektion in das Zahnfleisch aus, so dass es unmöglich wird, sie zu retten. In solch schweren Fällen von Gingivitis ist, nachdem Ihr Arzt die erkrankten Zahnfleischtaschen entfernt hat, nicht mehr genügend Zahnfleisch vorhanden, um den Zahnfleischrand zusammenzuhalten.
Dem Parodontologen bleibt nichts anderes übrig, als gesundes Zahnfleisch aus einem anderen Teil des Mundes zu entnehmen und die offene Wunde zu schließen. Das Transplantat hilft, das Fundament der Zähne zu festigen und das Erscheinungsbild des Zahnfleischsaums zu verbessern.
- Parodontaltaschenreduktion: Strengeres routinemäßiges Zähneputzen und professionelle Zahnreinigung können bei der Beseitigung von Bakterien in tief verwurzelten Zahnfleischtaschen unwirksam sein.
In einem solchen Fall kann die Mundhygienikerin ein Verfahren empfehlen, das als Parodontaltaschenreduktion bekannt ist.
Wie der Name schon sagt, zielt diese Operationstechnik darauf ab, die Taschentiefe durch Falten des Zahnfleisches zu reduzieren. Der Parodontologe schneidet die Tasche, um krankheitserregende Bakterien zu entfernen, und näht dann das Zahnfleischgewebe fest.
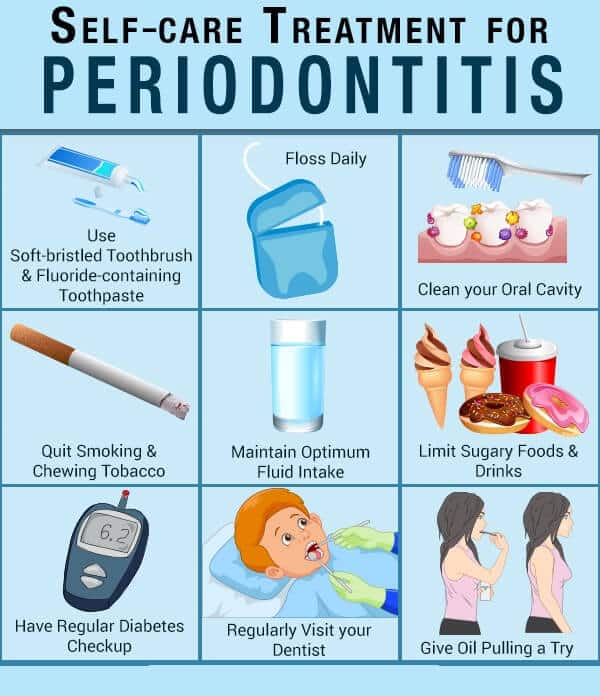
Vorbeugende Tipps zur Selbstpflege
Hier sind einige Mundhygienegewohnheiten, die dazu beitragen können, das Risiko oder die Schwere einer Parodontitis zu verringern:
- Verwenden Sie eine Zahnbürste mit geeigneten weichen Borsten Gut erhaltene und fluoridhaltige Zahnpasta zur Reinigung der Außen- und Innenseiten der Zähne sowie der Kauflächen mindestens zweimal täglich.
- Verwenden Sie einmal täglich Zahnseide, um die Mischung zwischen den Zähnen zu entfernen. Während sich Zahnseide zum Reinigen enger Zahnzwischenräume eignet, eignet sich eine Interdentalbürste besser zum Reinigen großer Zahnzwischenräume.
- Menschen mit schiefen oder engstehenden Zähnen sowie Personen mit Zahnfüllungen, Kronen und Prothesen müssen bei ihrer Mundpflege sehr vorsichtig sein, da sie an relativ schwer zu reinigenden Stellen eher Plaque bilden.
- Da Tabakkonsum mit einem erhöhten Risiko für Zahnfleischerkrankungen verbunden ist, sollten Sie ungesunde Gewohnheiten wie das Rauchen von Zigaretten und das Kauen von Tabak aufgeben, um Ihre Mundgesundheit zu erhalten.
- Diabetiker sollten ihren Blutzuckerspiegel regulieren, um das Auftreten von Zahnfleischerkrankungen zu verhindern.
- Regelmäßige Kontrolluntersuchungen ermöglichen es einem Parodontologen, Ihre Mundgesundheit genau zu überwachen und jedes Anzeichen einer frühen Zahnfleischerkrankung zu erkennen. Es wird empfohlen, für einen Eingriff einen Zahnarzt aufzusuchen Umfassende Untersuchung alle 6 Monate Mindestens.
Wenn Sie sich vor kurzem von einer Zahnfleischerkrankung erholt haben, ist es außerdem wichtig, dass Sie Ihren Parodontologen weiterhin regelmäßig zur Nachsorge aufsuchen, um ein Wiederauftreten zu verhindern.
- Ölziehen ist ein altes ayurvedisches Heilmittel, bei dem der Mund mit Speiseöl wie Sesamöl, Kokosöl, Olivenöl und anderen gespült wird.
Zuerst müssen Sie das Öl für 5-10 Minuten in den Mund nehmen und dann ausspucken. Das anstrengende Verfahren kann helfen, schädliche Mundbakterien auszuspülen und zu entfernen.
Obwohl es einige wissenschaftliche Unterstützung für die Verwendung von Ölziehen zur Förderung der Zahnfleischgesundheit gibt, sind weitere Studien erforderlich, um die positiven Auswirkungen dieser alternativen Praxis endgültig zu bestimmen.
Hinweis: Zahnfleischerkrankungen sind ein langsam fortschreitender Krankheitsprozess, der zu schweren Zahnfleischschäden führen kann, wenn er nicht richtig und umgehend behandelt wird. Eine zahnärztliche Untersuchung wird empfohlen, sobald Sie eines der üblichen Symptome einer Gingivitis bemerken.
Nur ein Zahnarzt kann das wahre Ausmaß Ihres Problems einschätzen und eine angemessene Behandlung durchführen.
Sie sollten den Rat Ihres Zahnarztes befolgen und die gegebenen Hausmittel nur ergänzend zur verordneten Behandlung anwenden.
Hausmittel gegen Parodontitis
Hier sind einige ergänzende Maßnahmen, die helfen können, die Symptome der Gingivitis etwas zu lindern und die Wirksamkeit der von Ihrem Arzt verschriebenen Standardbehandlung zu verbessern.
1. Mit Salzwasser abspülen
Das Spülen des Mundes mit warmer Kochsalzlösung kann helfen, Ihren Mund gesund zu halten.
Salz werden hervorragende antiseptische und antibakterielle Eigenschaften zugeschrieben, die helfen können, Ihren Mund zu reinigen. Abgesehen von der Bekämpfung der für Gingivitis verantwortlichen Bakterien ist Salz auch dafür bekannt, Entzündungen und Schmerzen im Zusammenhang mit dieser Erkrankung zu reduzieren.
Eine Studie mit 30 Teilnehmern ergab, dass Salzwasser bei der Reduzierung von Plaque und einer Vielzahl oraler Mikroben genauso wirksam ist wie ein herkömmliches Mundwasser mit Chlorhexidin.
Salzwasserspülungen sollten jedoch nicht als alleinige Behandlung von oralen Erkrankungen wie Gingivitis in Betracht gezogen werden, sondern als Ergänzung zu routinemäßigen mechanischen Maßnahmen zur Plaquekontrolle.
Bei all seinen Vorteilen kann ein Überschuss an Salz die Zellen des Mundes schädigen. Daher müssen Sie bei der Durchführung dieser Spülung die richtige Salzkonzentration verwenden, um als Mundpflegemaßnahme wirksam zu sein.
Fazit:
Eine Salzwasserspülung ist eine sichere und wirksame Erstlinienbehandlung für eine Vielzahl von Mundgesundheitsproblemen, jedoch nur, wenn sie als Teil einer angemessenen Mundgesundheitsbehandlung verwendet wird. Diese hausgemachte Mundspülung hilft nicht nur bei der Bekämpfung der Bakterien, die Gingivitis verursachen, sondern kann auch zu einer gewissen Linderung symptomatischer Beschwerden beitragen.
2. Kurkuma
Kurkuma verdankt seine gelbe Farbe und einen Großteil seines heilenden Potenzials seinem Hauptwirkstoff Curcumin, der für seine antibakterielle und entzündungshemmende Wirkung bekannt ist.
Kurkuma Es kann bei der Behandlung einer Reihe von Mundgesundheitsproblemen, einschließlich Gingivitis, helfen. Curcumin kann dazu beitragen, die mit Gingivitis verbundene Entzündungsreaktion zu reduzieren, indem es die Freisetzung von entzündlichen Zytokinen unterdrückt.
Mehrere Studien haben gezeigt, dass die Anwendung von Curcumin mit Full Mouth Scaling und Root Planing (SRP) das Wachstum von Plaque-bildenden Bakterien wirksamer hemmt als SRP allein. (7) (8) (9) (10)
Fazit:
Kurkuma kann als vorteilhaftes topisches Mittel wirken, um verschiedene Parameter des Zahnfleisches wie Schmerzen und Entzündungen zu verbessern, indem es orale Bakterien reduziert, wenn es in Verbindung mit anderen herkömmlichen Behandlungen für chronische Gingivitis verwendet wird.
3. Guavenblätter
Guave hat aufgrund ihrer reichen Vitamin-C-Reserve viele antioxidative Eigenschaften und ist dafür bekannt, entzündungshemmende, entzündungshemmende und schmerzstillende Eigenschaften zu haben, die alle bei der Behandlung von Gingivitis verbessert werden können.
Die therapeutischen Vorteile von Guavenblättern für die Gesundheit des Zahnfleisches werden in erster Linie den Flavonoiden Guaiavirin und Quercetin zugeschrieben.
Eine in der Zeitschrift veröffentlichte Studie aus dem Jahr 2014 Pharmakognosie Bewertungen Die bakteriostatische Eigenschaft von Guaiaphrin in Guavenblättern, die bei der Hemmung des Wachstums von Gingivitis-verursachenden Bakterien nützlich sein kann.
Fazit:
Die Wirksamkeit von Guavenblättern bei der Entfernung von Plaque wurde durch jüngste klinische Forschungen belegt, die ihre Verwendung in einer Vielzahl von Mundpflegeprodukten und als Hilfsmittel bei der Behandlung von Gingivitis rechtfertigen.
4. Wasserstoffperoxid
Wasserstoffperoxid werden starke antibakterielle Eigenschaften zugeschrieben, die dazu beitragen können, die Anzahl der oralen Mikroben zu reduzieren und somit das Auftreten oder die Schwere von Zahnfleischerkrankungen zu reduzieren.
Laut einer im International Journal of Dental Hygiene veröffentlichten Überprüfung aus dem Jahr 2011 kann die langfristige Anwendung von wasserstoffperoxidhaltigen Mundwässern in Verbindung mit Ihrer täglichen Mundhygiene die Bildung von Plaque verhindern und so Gingivitis im Frühstadium lindern.
Die kurzzeitige Anwendung von H2O2-Mundwasser allein hat jedoch wenig bis gar keine Auswirkungen auf die Plaque-Werte.
Fazit:
Mundwasser, das Wasserstoffperoxid enthält, kann helfen, schädliche Bakterien zu reduzieren, die Plaque im Mund verursachen, wenn sie über einen längeren Zeitraum als Teil der täglichen Mundpflege verwendet werden.
5. Kräutermundwasser
Grüner Tee
Grüner Tee enthält ein Polyphenol namens Catechin, von dem bekannt ist, dass es das Wachstum und die Einschränkung von Zahnfleischbakterien hemmt, was ihn zu einem zuverlässigen Anti-Plaque-Mittel macht.
Eine klinische Studie aus dem Jahr 2014 ergab, dass Mundspülungen mit grünem Tee bei der Entfernung von Plaque genauso wirksam sind wie solche mit Chlorhexidingluconat.
heiliges Basilikum
Heiliges Basilikum ist ein weiteres Kraut, das wegen seiner antibakteriellen Wirkung häufig in Mundspülungen und anderen Mundhygieneprodukten verwendet wird. Die regelmäßige Anwendung dieser Art von Kräutermundwasser kann die Wirksamkeit Ihrer täglichen Mundgesundheitsroutine verbessern.
Es hilft, den Mund zu reinigen und eine Reihe von Zahnfleischerkrankungen zu behandeln, die aus einem übermäßigen Wachstum von Mundbakterien resultieren können, wie Zahnfleischbluten, Zahnschmerzen und Eiter oder Schmerzen im Zahnfleisch.
Dies wurde durch eine randomisierte, dreiblinde klinische Studie aus dem Jahr 2014 gezeigt, in der festgestellt wurde, dass Basilikum-Mundspülung bei der Hemmung von Plaque und Gingivitis genauso wirksam ist wie Chlorhexidin, das als der Goldstandard für Mundspülungen gilt.
Teebaumöl
Teebaumöl ist für seine antibakteriellen, antiseptischen und antimykotischen Eigenschaften bekannt, die helfen können, die Gesundheit Ihres Mundes zu erhalten und zu verbessern. Eine Reihe von Mundspülungen enthält diesen Wirkstoff wegen seiner Fähigkeit, die Anheftung von Mundbakterien an die Zahnfleischoberflächen zu hemmen.
Daher kann das Spülen der Mundhöhle mit einem Teebaum enthaltenden Mundwasser helfen, die Bildung von bakterieller Plaque zu reduzieren. So beugt oder lindert es frühe Symptome einer Gingivitis wie Zahnfleischbluten und Infektionen.
Hinweis: Teebaumöl ist eine sehr starke Flüssigkeit, die bei Einnahme zu einer Reihe von schädlichen Nebenwirkungen führen kann. Spülen Sie die Teebaumspülung um Ihren Mund herum und spülen Sie sie bei Bedarf hinein, aber achten Sie darauf, dass Sie sie anschließend vollständig ausspucken.
Fazit:
Pflanzliche Mundspülungen können nur dann gegen Zahnfleischbakterien helfen, wenn sie ergänzend zu regelmäßigen Mundhygienemaßnahmen und gegebenenfalls anderen Behandlungen verwendet werden. Diese Behandlung ist nicht die einzige Behandlung von Gingivitis. Es sei darauf hingewiesen, dass die Erforschung seiner antibakteriellen Wirkung bemerkenswert ist, aber durch strengere, breit angelegte Studien validiert werden muss.
6. Ergänzungen
Mehrfach ungesättigte Omega-3-Fettsäuren (PUFAs) können als Schutzmittel gegen Zahnfleischerkrankungen wirken, wenn sie als Teil Ihrer normalen Ernährung oder durch Nahrungsergänzungsmittel konsumiert werden.
Lebensmittel, die reich an DHA- und EPA-Omega-3-Fettsäuren sind, haben ein großes therapeutisches Potenzial für die Mundgesundheit gezeigt. Omega-3-PUFAs können dazu beitragen, die Aktivität von Plaque-verursachenden Bakterien zu hemmen, um Ihr Zahnfleisch und Ihre Wurzeln sicher gesund zu halten und so das klinische Ergebnis einer Gingivitis zu verhindern.
Sie können die erforderliche Dosis an Omega-3-Fettsäuren extrahieren, indem Sie Fisch in Ihre Ernährung aufnehmen, vorzugsweise Sardinen, Hering, Lachs, Makrele und Thunfisch.
Wenn Sie Ihren Omega-3-Bedarf allein durch die Nahrungsaufnahme nicht decken, kann Ihr Arzt eine Ergänzung einnehmen, die normalerweise in flüssiger Form oder in Fischölkapseln vorliegt. Halten Sie sich jedoch unbedingt an die vom Arzt verordnete Dosis und nicht an die Selbstmedikation, wenn Sie später unnötige Komplikationen oder Nebenwirkungen vermeiden möchten.
7. Die Rolle der Ernährung
Ihre Mundgesundheit wird von dem beeinflusst, was Sie in den Mund nehmen. Daher ist es sehr wichtig, dass Sie sich gesund und ausgewogen ernähren.
Bei einer gesunden Ernährung geht es nicht nur um Ihre Lebensmittelauswahl, sondern auch um andere Faktoren, die mit der Regelmäßigkeit oder dem Zeitpunkt Ihrer Mahlzeiten zusammenhängen.
Menschen, die normalerweise wahllos zwischen den Mahlzeiten naschen, essen oft ungesunde Lebensmittel und Getränke, die ihr Zahnfleisch und ihre Zähne sowie ihre allgemeine Gesundheit schädigen können.
Daher ist es besser, wenn Sie sich an einen regelmäßigen Ernährungsplan halten und unnötige Verletzungen oder übermäßiges Essen vermeiden.
Wählen Sie kohlenhydratarme Lebensmittel, die reich an Omega-3-Fettsäuren, Vitamin C und D und Ballaststoffen sind, um die Häufigkeit oder Schwere von Gingivitis zu reduzieren.
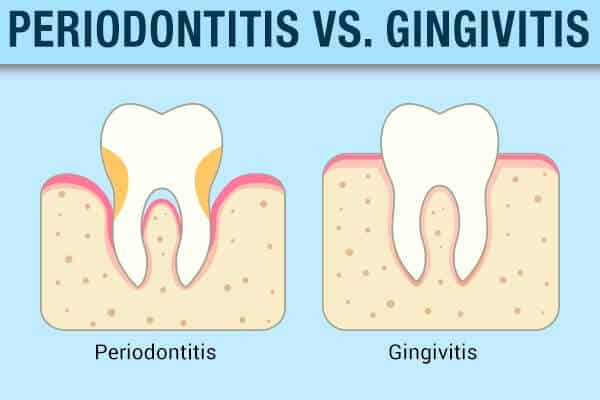
Parodontitis vs. Parodontitis
Parodontitis ist eine Vorstufe zur Behandlung von Parodontitis, auch Parodontitis genannt. Die Hauptunterschiede zwischen diesen beiden Bedingungen sind wie folgt:
- Parodontitis ist durch eine Gingivitis gekennzeichnet, die durch die Bildung von Plaque im Mundbereich ohne tatsächliche Anzeichen einer Parodontitis auftritt.
Parodontitis hingegen bezeichnet die Zerstörung der Stützstrukturen der Zähne. Gingivitis kann das Zahnfleisch anschwellen, bedrohlich und anfällig für Blutungen beim Zähneputzen oder der Verwendung von Zahnseide machen.
Eine pulmonale Parodontitis führt zu Zahnfleischrückgang, der Ihre Zähne ungewöhnlich lang erscheinen lässt und empfindliche Zahnwurzeln Keimen und Speiseresten aussetzt.
Gingivitis verursacht im Frühstadium Karies und bereitet unbehandelt die Bühne für Parodontitis. Parodontitis ist ein fortgeschrittenes Stadium der Gingivitis, bei dem sich bakterieller Plaque bis tief in den Zahnfleischrand ausdehnt und das Fundament Ihrer Zähne schwächt, indem das tragende Zahnfleisch und die Knochenstruktur zerstört werden.
Das Endergebnis einer ungeprüften Parodontitis ist eine Zahnlockerung oder ein vollständiger Zahnverlust. Tatsächlich ist Parodontitis die häufigste Ursache für Zahnverlust bei Erwachsenen.
Ist Parodontitis ansteckend?
Parodontitis ist im Grunde eine entzündliche Reaktion auf die Ansammlung von Bakterien im Mund, insbesondere unterhalb des Zahnfleischrandes. Während die Entzündung selbst nicht ansteckend ist, können die Zahnfleischbakterien, die sie verursachen, durch infizierten Speichel auf andere Menschen übertragen werden.
Daher ist es wichtig, die notwendigen Vorsichtsmaßnahmen zu treffen, wenn bei einem Ihrer Freunde oder jemand in Ihrer Familie eine Zahnfleischerkrankung diagnostiziert wurde.
Um das Risiko einer Gingivitis durch Speichelaustausch zu reduzieren, sollten Sie auf die gemeinsame Nutzung von Utensilien oder Mundhygieneartikeln mit der betroffenen Person verzichten.
Zu viele Menschen untergraben ihre Mundgesundheit so sehr, dass sie die frühen Warnzeichen einer Zahnfleischerkrankung nicht bemerken.
Mögliche Komplikationen
Parodontitis selbst gilt als fortgeschrittenes Stadium der Zahnfleischerkrankung, was bedeutet, dass es keinen Raum für Verzögerungen bei der Behandlung dieser Erkrankung gibt.
Wenn Sie das Problem nicht rechtzeitig behandeln, kann die Krankheit so tief eindringen, dass sie die Zahnfleischstrukturen irreversibel schädigen kann, was zu folgenden Komplikationen führt:
- Bildung von schmerzhaften Zahnfleischabszessen
- Verlängerung der Zähne, so dass ihre Wurzeln aufgrund der anhaltenden Gingivarezession freiliegen
- Lockerung oder Erosion der Zähne, die das Essen erschweren
- Vollständiger Zahnverlust
Neben der Zerstörung von Zahnfleisch, Parodontalbändern und dem stützenden Alveolarknochen können sich Parodontalbakterien weiter in Ihrem System ausbreiten und den Weg für andere ernsthafte Gesundheitsprobleme ebnen.
Beispielsweise ist eine unbehandelte Gingivitis mit einem erhöhten Risiko für Herzinfarkt, Diabetes und Schlaganfall verbunden.
- Schwangerschaft und Parodontitis: Schwangere müssen hinsichtlich ihrer allgemeinen Gesundheit besondere Vorsichtsmaßnahmen treffen.
Es gibt nicht genügend wissenschaftliche Beweise, um einen direkten Zusammenhang zwischen Gingivitis und schwangerschaftsbedingten Komplikationen zu belegen, aber erstere steht im Verdacht, das Risiko für ihre Entwicklung zu erhöhen.
Daher sollte die Gingivitis wie jedes andere Gesundheitsproblem während der Schwangerschaft mit dem äußersten Notfall behandelt werden, um negative Folgen wie Präeklampsie, Frühgeburt und Säuglinge mit niedrigem Geburtsgewicht zu vermeiden.
Parodontitis und systemische Erkrankungen: Nach vorläufigen Untersuchungen kann eine langfristige Parodontitis das Risiko für mehrere systemische Erkrankungen erhöhen. Es sind jedoch weitere Studien erforderlich, um diesen Zusammenhang schlüssig zu belegen.
Ein gesunder Mund hat eine blühende mikrobielle Gemeinschaft, aber Gingivitis tritt auf, wenn eine Überwucherung schädlicher Bakterien auftritt, die zu einer Infektion führt.
Wenn die Gingivitis nicht rechtzeitig behandelt wird, kann sich die bakterielle Infektion von Ihrem Mund auf andere Körperteile ausbreiten und Ihr Risiko erhöhen für:
- Herzkreislauferkrankung
- Diabetes und Insulinresistenz
- Rheumatoide Arthritis
- Fettleibigkeit
- Osteoporose
- Schwangerschaftsbedingte Komplikationen
Umgekehrt können einige der oben genannten Erkrankungen die Widerstandsfähigkeit Ihres Körpers gegenüber Parodontalbakterien beeinträchtigen und Sie anfälliger für Zahnfleischerkrankungen machen.
Daher legt die aktuelle Forschung eine wechselseitige Beziehung zwischen Gingivitis und systemischen Erkrankungen nahe, bei der ein Faktor das Risiko für die Entwicklung eines anderen erhöhen kann.
Verstärkt Rauchen Parodontitis?
Rauchen Es kann die Mundgesundheit und das allgemeine Wohlbefinden ernsthaft gefährden. Hier sind einige Gründe, warum Menschen, die an Gingivitis leiden, diese schädliche Angewohnheit sofort aufgeben sollten:
- Menschen, die rauchen, haben häufiger Zahnfleischprobleme, einschließlich Gingivitis, als diejenigen, die dies nicht tun.
- Rauchen erhöht das Risiko von Komplikationen, einschließlich trockener Alveolen nach Parodontalbehandlungen wie Zahnextraktionen, Zahnfleisch-/Knochentransplantationen, Zahnimplantaten und jeder oralen Operation aufgrund schlechter Heilung.
- Raucher haben nach einer oralen oder parodontalen Operation häufiger postoperative Schmerzen.
- Nichtraucher sprechen besser auf Parodontalbehandlungen an als Raucher.
- Rauchen verringert Ihre Widerstandskraft gegen Zahnfleischentzündungen und erhöht das Risiko für Mundkrebs.
- Da Rauchen die Durchblutung des Zahnfleisches verringert, ist die Wahrscheinlichkeit, dass Menschen, die rauchen, trotz des Rauchens Zahnfleischbluten zu bekommen. Aufgrund des Fehlens dieser auffälligen Symptome wird häufig eine Parodontitis erkannt, was wiederum zu einer Verzögerung der Behandlung führt.
Daher empfiehlt sich die Raucherentwöhnung auch, wenn Sie Zahnfleischentzündungen oder andere Zahnfleischprobleme frühzeitig erkennen möchten.
Wenn Sie mit dem Rauchen aufhören, blutet Ihr Zahnfleisch stärker, da sich Ihre Blutversorgung wieder normalisiert. Ihr Zahnarzt oder Ihre Mundhygienikerin wird Ihnen die geeignete Behandlung vorschlagen, um die Blutung zu stoppen.
Kann eine Zahnfleischerkrankung eine Ohrenentzündung verursachen?
kann fühlen Ohrenschmerzen Infektion der Zähne und des Kiefers, dies bedeutet jedoch nicht, dass sich die Infektion auf den Mund ausgebreitet hat. Ebenso gibt es keine konkreten Hinweise darauf, dass parodontale Infektionen zunehmen können Ohrenentzündungsrisiko.
Wann gehen Sie zum Arzt?
Wenn Sie oder ein Angehöriger ohne ersichtlichen Grund plötzlich rotes, geschwollenes, blutendes Zahnfleisch, Zahnschmerzen oder Mundgeruch entwickeln, gehen Sie unverzüglich zu einem Parodontologen, um eine frühzeitige Diagnose zu stellen und eine sofortige Behandlung einzuleiten.
Sobald Sie wissen, dass eine Person eine Zahnfleischentzündung hat, können Sie Maßnahmen ergreifen, um eine Ausbreitung der Infektion zu vermeiden.
Fragen :
- Wie kann ich meine Mundhygiene besser oder effektiver gestalten?
- Wie oft sollte ich eine zahnärztliche Untersuchung machen lassen?
- Welche Art von Zahnbürste sollte verwendet werden?
- Was kann die Ursache für Zahnfleischprobleme sein?
- Wie lange dauert es, meinen Fall zu lösen?
- Ist Gingivitis reversibel?
Fragen, die Ihnen Ihr Parodontologe stellen kann:
- Wann war Ihr letzter Besuch beim Zahnarzt?
- Hatten Sie ein Trauma oder eine Verletzung, die für Ihr Zahnfleischbluten verantwortlich sein könnte?
- Sind Sie Raucher oder konsumieren Sie Tabak in irgendeiner Form?
- Sind Ihre Symptome kontinuierlich oder schwankend?
- Gibt es einen bestimmten Faktor, der die Zahnfleischsymptome verschlimmert?
- Sind Ihre Symptome zu einer bestimmten Tageszeit schlimmer?
- Leiden Sie unter einer Zahnempfindlichkeit?
- Wie sieht Ihre Mundpflege zu Hause aus und wie regelmäßig sind Sie?
letztes Wort
- Eine Zahnfleischerkrankung kann schwer zu erkennen sein, da sie oft ohne erkennbare Symptome auftritt. Umso wichtiger ist es für Sie, mit Ihren regelmäßigen Zahn- und Zahnfleischuntersuchungen Schritt zu halten.
- Der Parodontologe muss geschult werden, um die Gesundheit von Zähnen und Zahnfleisch richtig einzuschätzen und versteckte Warnsignale zu erkennen.
- Hat der Zahnarzt eine endgültige Diagnose gestellt, empfiehlt er je nach Art und Ausmaß der Parodontitis die geeignete Behandlung.
- Die tägliche Einhaltung einer angemessenen Mundhygiene trägt dazu bei, das Auftreten von Zahnfleischerkrankungen zu verhindern und zu verhindern, dass sie schwerwiegender oder häufiger werden, wenn Sie eine bekommen.